仅靠吃药可能错过最佳时机?微创玻切打破“缺血性视神经病变”单一用药僵局!

近日,商丘的赵女士经过长达一个多月的辗转奔波,终于完成了左眼“缺血性视神经病变”的手术治疗,但由于病史拖延时间太长,视神经已接近萎缩,术后虽然视力只略有改善,却已是不幸中的万幸了。
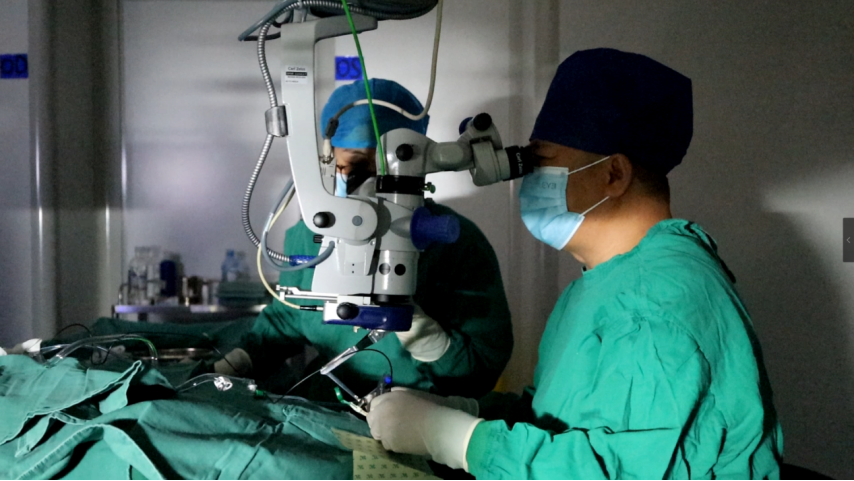
相较于赵女士,同样患有“缺血性视神经病变”的驻马店患者王先生由于手术治疗时机不同,却别开新局。王先生20多天之前感觉双眼视力下降伴视物遮挡,最终确诊为“双眼缺血性视神经病变”,跑遍当地医院一直口服用药,但效果不佳,视野也在逐步缩小。
由于是双眼发病,严重影响生活质量,因此对于王先生,及时进行有效治疗,挽救视力至关重要。在多方咨询后,得知河南大学附属爱尔眼科医院有治疗此病先例,遂立即赴郑。李玉军院长为该患者进行“微创玻璃体切除术”后,王先生眼底视盘水肿快速消退,视野范围扩大。王先生视力也从发病时的0.15,逐渐恢复到了右眼0.5,左眼0.6,十分难得。
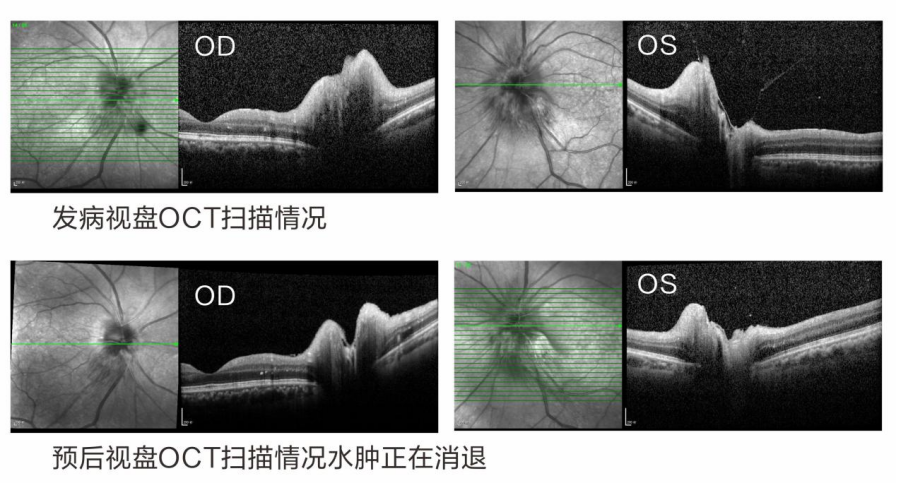
▶ 视盘部变化(OCT检查)
“缺血性视神经病变”的治疗,不仅仅只靠药物治疗,需依据病因及时升级治疗方案,联合微创玻璃体切除术,以精准干预、重塑视神经血供,切实改善患者视觉功能与生活质量。
为什么说“只吃药”是在赌概率?
缺血性视神经病变(Ischemic Optic Neuropathy, 简称ION) 是导致中老年人突发性、无痛性视力急剧下降的“罪魁祸首”之一。
眼底病专家李玉军 教授用了一个生动的比喻:“你可以把视神经想象成一根由数百万根纤细电线(神经纤维)捆成的‘数据线’,负责将影像传递给大脑,而给这根数据线供电的,是一张微小的神经血管网络。”
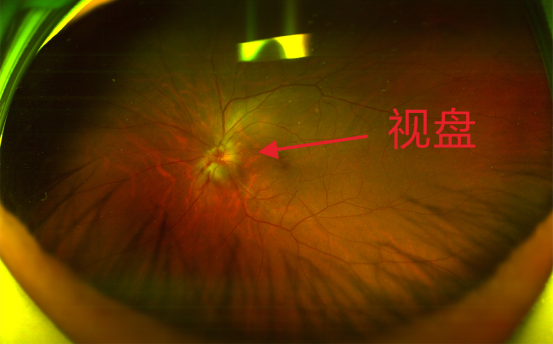
▶ 视盘水肿边界不清
缺血性视神经病变,本质上就是这张为视神经供血的血管网络发生了
“堵塞”或“灌注不足”,导致视神经因缺血、缺氧而“罢工”甚至坏死,常见症状就是视盘水肿,视野缩小,视力下降等。
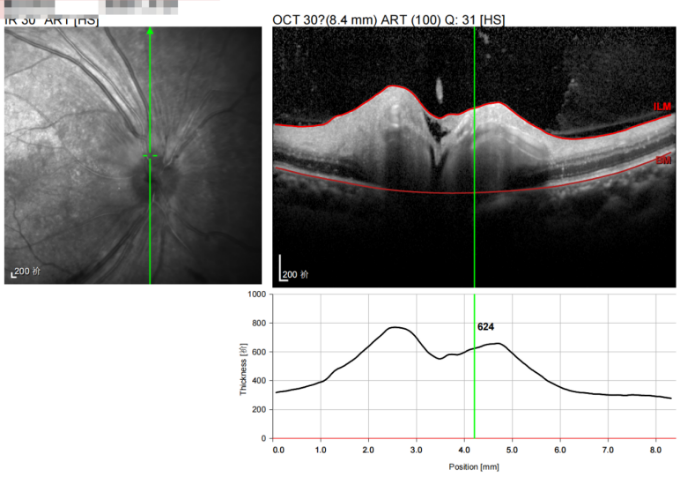
▶ 视盘水肿(OCT检查)
临床上,ION一经确诊,患者往往立即被收入院:大剂量激素冲击、扩血管药物应用、高压氧舱治疗……手段虽多,却多停留在“减轻水肿、挽救残存视功能”的层面——能恢复多少算多少,窗口期一过,视神经仍难逃萎缩命运。微创玻璃体切除术的出现,为这条“单行道”辟出了新出口:一部分患者通过手术治疗,视神经水肿可在短期内显著消退,部分患者视力得以“二次跃升”。把握时间、及时改变治疗方式,才有可能把即将关闭的治疗窗口重新推开。
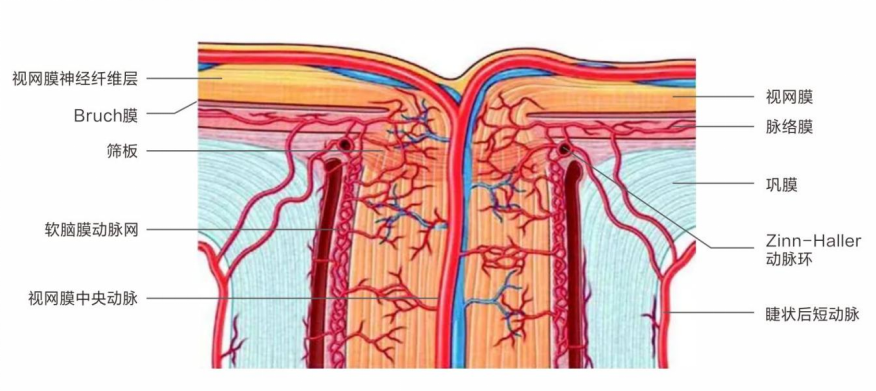
▶ 病变示意图
李玉军教授表示:“缺血性视神经病变成因较为复杂,研究发现,很多该病患者不仅受全身疾病影响,也存在玻璃体视盘牵拉因素导致。”
因此,及时采取合适的治疗方式,对于“缺血性视神经病变”的治疗至关重要。
专家提醒:缺血性视神经病变要有预警思维
1、注意合理用药
避免夜间过度降压,尤其是一些长效降压药可能导致夜间低血压,需在医生指导下调整用药时间。
2、警惕视力异常
警惕清晨异常,如晨起后出现一过性黑朦、视力模糊,应高度警惕。
3、加强重视程度
一旦出现无痛性、突然的视力下降或视野缺损,要争分夺秒前往有救治能力的专业眼科医院,而不单单是回家吃药观察!
缺血性视神经病变通常可以利用视野检查、FFA(荧光素眼底血管造影)、眼科OCT(光学相干断层扫描)等先进设备,对患者进行快速且精准的评估。
河南大学附属爱尔眼科医院在缺血性视神经病变领域的探索与实践,标志着对该病的治疗从被动、单一的“用药观察”模式,转向了主动、多元的“综合抢救”模式,为“缺血性视神经病变”的治疗拓展出了新的途径。

